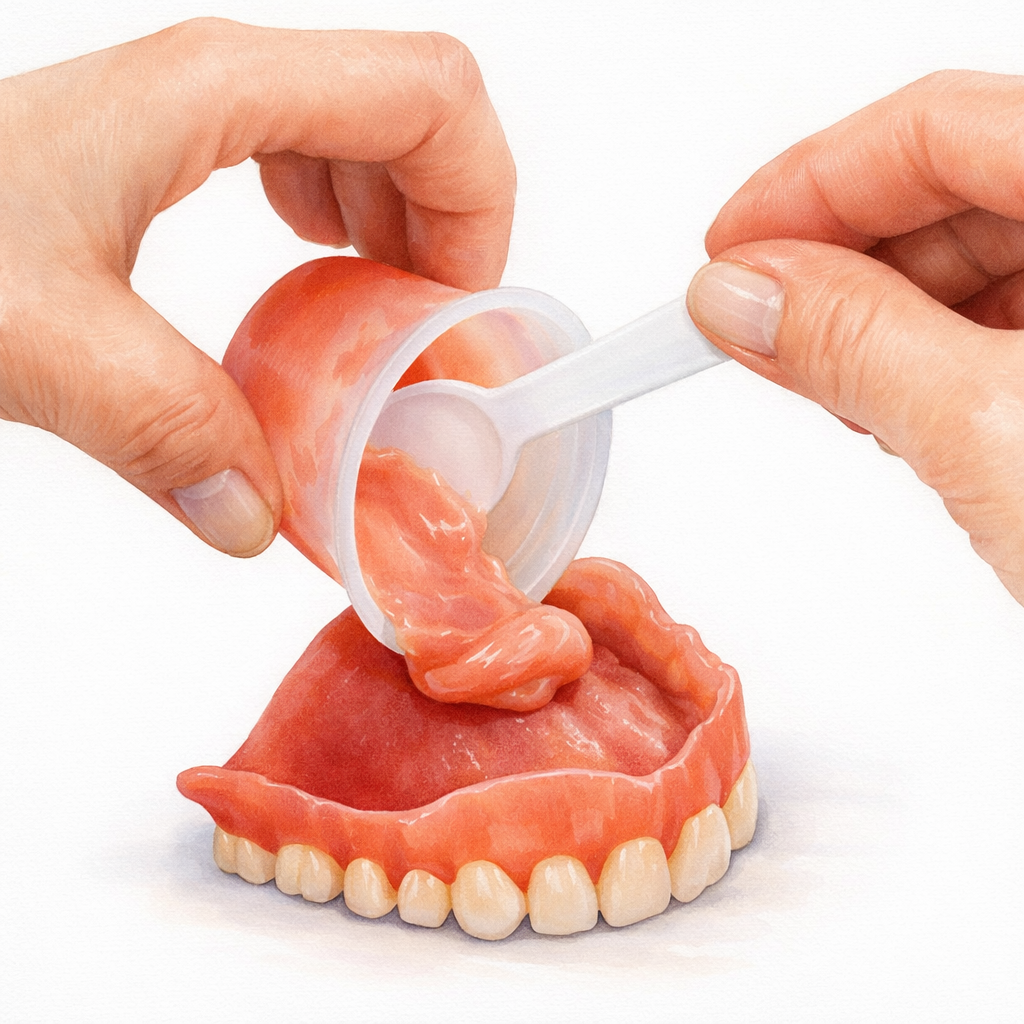
Перебазировка протеза — это не «косметическая подправка», а полноценный способ вернуть съемной конструкции точное прилегание, устойчивость и комфорт. Смысл процедуры в том, чтобы восстановить соответствие между внутренней поверхностью протеза и тем, как за это время изменились слизистая и костная основа челюсти. Это важно, потому что даже качественно изготовленный протез со временем перестает сидеть так же плотно, как в день фиксации: после потери зубов альвеолярный гребень постепенно уменьшается, а первые выраженные изменения часто происходят в течение 3–12 месяцев после удаления зубов и затем продолжаются всю жизнь. Именно поэтому современная простая логика такая: если протез уже не держится, натирает или требует всё больше клея, проблему надо не маскировать, а диагностировать.
В White Art мы рассматриваем перебазировку не как формальную «подкладку под старый протез», а как часть полноценной ортопедической диагностики. Наша задача — понять, почему конструкция стала неудобной, и выбрать решение, которое действительно даст прогнозируемый результат: достаточно ли точной перебазировки, нужен ли более глубокий ребейзинг, мягкая подкладка для разгрузки слизистой или уже разумнее сразу делать новый протез. Такой подход соответствует современным клиническим принципам: перебазировка и ребейзинг показаны тогда, когда положение нижней челюсти и окклюзионные отношения в целом сохранны, а основная проблема — именно в потере адаптации базиса к тканям.
Что такое перебазировка протеза простыми словами
В пациентской речи словом «перебазировка» часто называют почти любую процедуру, после которой съемный протез снова начинает плотно сидеть. В профессиональной терминологии обычно различают два близких, но не одинаковых подхода. Первый — relining, то есть обновление или наращивание внутренней, прилегающей к слизистой поверхности протеза, чтобы она снова точно совпадала с рельефом тканей. Второй — rebasing, то есть замена всего базиса протеза при сохранении зубов и привычных окклюзионных соотношений. Иными словами: при одном варианте корректируется посадка, при другом фактически создается новый базис под уже существующие искусственные зубы.
Для пациента это означает очень понятную вещь: не всегда при ухудшении фиксации нужен новый протез целиком. Если искусственные зубы, высота прикуса и взаимоотношение челюстей остаются приемлемыми, нередко можно восстановить комфорт меньшим вмешательством. Но если проблема глубже — например, базис ослаблен, деформирован, слишком толстый, пористый, сильно изменены челюстные отношения или изношены зубы, — одной перебазировки уже недостаточно.
Почему даже хороший протез со временем начинает болтаться
Главная причина — естественная перестройка тканей после потери зубов. Полный съемный протез держится не «сам по себе», а за счет точного прилегания, краевого клапана, свойств слюны, состояния слизистой, мышечного контроля и анатомии протезного ложа. Когда костная ткань постепенно убывает, а слизистая меняется по объему и форме, между протезом и тканями возникает микрозазор. Сначала пациент замечает лёгкую подвижность, затем ухудшается удержание, под протез начинает попадать пища, появляются натёртости, болезненность и ощущение, что конструкция «гуляет» во время еды или разговора.
Дополнительно на фиксацию влияют возрастные изменения, уменьшение количества и изменение вязкости слюны, прием лекарств, снижение мышечного контроля и банальный износ самого протеза. В клинических рекомендациях Американского колледжа ортопедов-протезистов прямо указано, что для стареющих протезов улучшение посадки и удержания достигают несколькими путями — клеями, перебазировкой, ребейзингом или имплантатами, — но именно рост потребности в «помощи» клея должен заставить врача проверить качество посадки, а не просто рекомендовать наносить его больше.
Особенно часто потребность в перебазировке возникает после удаления зубов и ношения иммедиат-протезов. Пациенту кажется, что конструкция «быстро испортилась», хотя на самом деле меняется не сам протез, а ткани под ним. Чем активнее идет резорбция, тем быстрее вчерашняя хорошая посадка становится сегодняшней проблемой. Поэтому периодические осмотры для носителей съемных протезов — не формальность, а часть нормального лечения.
Когда перебазировка уже нужна
Обычно пациент приходит с очень узнаваемыми жалобами. Протез начинает хуже держаться и смещаться при жевании. Под него попадает пища. Появляются натёртости, локальная боль или жжение слизистой. Речь становится менее чёткой, а при приеме пищи приходится бессознательно «ловить» протез мышцами щек и языка. Нередко человек начинает всё чаще пользоваться фиксирующим кремом, хотя раньше обходился без него. Именно такой комплекс жалоб описывается в клинической и исследовательской литературе как типичная картина плохо адаптированного съемного протеза.
Есть и более тонкий признак: пациент привыкает к неудобству и считает его нормой. В исследовании удовлетворенности после перебазировки часть людей были «в целом довольны» даже плохо сидящими протезами, но после корректной перебазировки у них улучшались жевание, комфорт и гигиена. Это важный момент: привычка терпеть не означает, что всё в порядке.
Когда перебазировки достаточно, а когда уже нужен новый протез
Ключевой критерий очень практичный: если положение нижней челюсти и окклюзионные отношения сохранены, а главная проблема — неплотное прилегание базиса к слизистой, перебазировка или ребейзинг обычно имеют смысл. Именно это отражено в обновленных принципах Японского общества протезистов: показанием служит плохая адаптация базиса к слизистой при корректных челюстных соотношениях.
Но если нарушены сами основы конструкции, тактика меняется. Новый протез чаще нужен, когда имеется выраженная резорбция гребня, неудовлетворительное соотношение челюстей, неправильная окклюзионная высота, серьёзный износ или неправильное положение искусственных зубов, грубые эстетические проблемы, крупные дефекты базиса, повторные поломки, пористость или недостаточная прочность основания. В классической простhodонтии подчеркивается, что решение «перебазировать или изготовить заново» требует полноценного обследования, потому что это не такая простая манипуляция, как нередко кажется и врачу, и пациенту.
Есть еще один важный нюанс: перед перебазировкой слизистая должна быть в приемлемом состоянии. Если ткани травмированы, воспалены или есть выраженные пролежни, сначала нужно снять травмирующие факторы и стабилизировать слизистую, а уже потом делать окончательную коррекцию. Иначе даже технически аккуратная процедура даст слабый результат.
Именно поэтому в White Art мы не обещаем «быстро подклеить и забыть», если объективно нужен другой объем лечения. Для пациента это выгодно: вы сразу понимаете, когда можно разумно сохранить текущий протез, а когда лучше не тратить время и деньги на компромисс, который не даст долгосрочного комфорта.
Какие бывают виды перебазировки
Прямая перебазировка
Прямая методика выполняется в кресле, без длительного лабораторного этапа. Она удобна, когда нужно быстро восстановить прилегание, слизистая не раздражена, высота прикуса не меняется, а проблема ограничивается в основном посадкой. Клинические принципы Японского общества протезистов относят прямую методику к предпочтительным в ряде таких ситуаций; отдельные учебные источники также отмечают, что прямой способ менее трудоемок по времени.
Непрямая, лабораторная перебазировка
Непрямая методика предполагает снятие оттиска, лабораторную переработку и более контролируемое восстановление внутренней поверхности. При умеренных и выраженных окклюзионных несоответствиях она обычно надежнее. В обновленных японских принципах среди непрямых методов наиболее надежным назван способ с кюветированием, а для ребейзинга лабораторный путь вообще считается базовым.
Жесткая и мягкая перебазировка
В целом жёсткие материалы рассматриваются как первый выбор. Мягкие материалы нужны тогда, когда необходимо более деликатное распределение давления и «разгрузка» слизистой. Это особенно важно у пациентов с болезненными участками, выраженной чувствительностью слизистой и трудной адаптацией к нагрузке. При этом мягкая подкладка — не просто «для удобства», а отдельный клинический инструмент со своими показаниями и ограничениями.
Как проходит перебазировка протеза по этапам
С точки зрения пациента процедура выглядит намного спокойнее, чем кажется по названию.
- Осмотр и диагностика. Врач оценивает слизистую, устойчивость протеза, окклюзию, высоту прикуса, состояние базиса, степень износа зубов и понимает, показана ли вообще перебазировка или разумнее другой путь. Именно этот этап решает судьбу лечения.
- Подготовка протеза и тканей. При необходимости снимаются травмирующие участки, корректируются края, убираются грубые поднутрения, иногда предварительно стабилизируется слизистая. Для корректной коррекции ткани должны быть готовы принять новый рельеф.
- Получение точного оттиска. Старый протез часто используется как индивидуальная ложка: на его внутреннюю поверхность наносят материал, фиксируют в полости рта и получают отпечаток тканей в актуальном состоянии. Для непрямой методики это ключевой этап, потому that именно от него зависит новая посадка.
- Собственно перебазировка или ребейзинг. При прямой методике материал полимеризуется непосредственно на протезе. При лабораторной — конструкция обрабатывается в лаборатории, где формируется новая внутренняя поверхность или новый базис.
- Проверка прикуса и окончательная коррекция. Это обязательный этап. Даже при аккуратной работе после лабораторной перебазировки возможны изменения вертикального размера и окклюзионных контактов, поэтому протез нужно проверить и при необходимости отрегулировать. Исследования показывают, что после relining окклюзионные изменения действительно возможны, и именно поэтому опыт врача здесь критически важен.
- Контроль после фиксации. Пациент получает рекомендации по уходу и контрольный осмотр, чтобы убрать точки давления, проверить адаптацию и убедиться, что новый рельеф действительно работает в функции, а не только «красиво выглядит в кабинете».
Что реально получает пациент после перебазировки
Самый ожидаемый результат — возвращение устойчивости. Но этим эффект не ограничивается. В исследованиях после перебазировки пациенты отмечали лучшее жевание, больший комфорт, уменьшение боли, меньшее количество пищи под протезом и более высокую общую удовлетворенность лечением. В ряде работ после relining достоверно улучшались показатели качества жизни, связанные с полостью рта.
В исследовании Pisani и соавторов после 3 месяцев ношения нижнего протеза с силиконовой мягкой перебазировкой отмечалось статистически значимое улучшение OHRQoL. В работе Krunić и соавторов после перебазировки полных верхних протезов пациенты сообщали о более высокой удовлетворенности во всех ключевых доменах, включая жевание, психологический комфорт, социальную активность, удержание и гигиену; при мягкой подкладке удовлетворенность была выше. В пилотном исследовании Khazaleh и соавторов мягкая перебазировка нижних протезов также улучшала удовлетворенность и показатели качества жизни.
Рандомизированное клиническое исследование 2023 года показало, что постоянные мягкие подкладки положительно влияют на силу укуса, болевые ощущения и качество жизни по сравнению с обычными протезами; через 3 месяца силиконовые мягкие материалы дали более высокую силу укуса, чем акриловые мягкие материалы. А систематический обзор 2024 года подтвердил: мягкие перебазировки часто дают уменьшение боли, улучшение жевательной способности, удовлетворенности и OHRQoL у носителей полных съемных протезов.
Интересно и то, что современная перебазировка не всегда проигрывает изготовлению нового протеза. В небольшом клиническом исследовании 2024 года у пациентов с плохо сидящими верхними полными протезами обычная лабораторная relining-процедура показала лучшую ретенцию и адаптацию, чем создание нового цифрового протеза по тому же relining-оттиску; авторы также указали на более низкую стоимость relining-варианта. Это не означает, что новый протез не нужен никогда, но хорошо показывает главный принцип: если базовые отношения сохранены, разумная перебазировка может быть действительно сильным решением, а не «временной мерой для экономии».
Мягкая перебазировка: когда она особенно полезна
Мягкая подкладка ценна там, где жёсткий контакт базиса со слизистой переносится плохо. Клинические принципы Японского общества протезистов рекомендуют в общем случае начинать с жестких материалов, а мягкие использовать тогда, когда требуется более деликатное давление. Это логично: мягкий материал работает как амортизирующий промежуточный слой между слизистой и базисом.
Но важно понимать и ограничения. Систематический обзор 2024 года показал, что мягкие подкладки часто дают хороший клинический эффект, однако их функциональная длительность может быть меньше, чем у жестких вариантов, а при длительном использовании возрастает риск микробного загрязнения. То есть комфорт здесь часто выше, но требования к контролю и уходу тоже выше. Именно поэтому мягкая перебазировка — это не «поставили и забыли», а решение, которое требует хорошего наблюдения и правильной домашней гигиены.
Сколько держится эффект
Универсального срока не существует. Результат зависит от скорости резорбции кости, состояния слизистой, качества слюны, точности окклюзии, привычек пациента, гигиены и выбранного материала. Самая частая ошибка — ждать от перебазировки вечного эффекта. Это способ вернуть соответствие протеза тканям на текущем этапе, но ткани продолжают меняться, а значит, контроль всё равно нужен. Для мягких материалов вопрос особенно важен, потому что их клиническая долговечность обычно ниже, чем у жестких вариантов.
Поэтому в White Art мы всегда объясняем пациенту честно: хорошая перебазировка способна резко улучшить комфорт и продлить службу протеза, но она не отменяет регулярных осмотров. Правильнее думать не в категориях «на сколько лет хватит», а в категориях «как сохранить стабильную функцию и вовремя заметить момент, когда нужно следующее вмешательство».
Уход после перебазировки: что действительно важно
После процедуры успех зависит не только от врача, но и от домашнего ухода. Международный white paper по уходу за полными протезами рекомендует ежедневную механическую очистку протеза щеткой и неабразивным очищающим средством, ежедневное замачивание в специальном растворе вне полости рта, отказ от ночного круглосуточного ношения протеза без специальных причин и регулярную программу наблюдения у стоматолога.
Американский колледж ортопедов-протезистов также рекомендует ежегодный контроль качества посадки и функции, оценку слизистой и костной убыли. Кроме того, в рекомендациях прямо сказано: если вам приходится использовать всё больше клея, чтобы получить прежнюю фиксацию, это повод не покупать новый тюбик, а записаться на осмотр.
Если выполнена мягкая перебазировка, уход особенно важен. В японских клинических принципах отдельно подчеркивается, что пациент должен получать инструкции по чистке с учетом свойств конкретного мягкого материала. Это значит, что универсальные бытовые привычки здесь не всегда подходят: слишком агрессивная чистка или неправильные средства способны ухудшить состояние подкладки раньше времени.
Частые вопросы пациентов
Перебазировка — это больно?
Обычно нет. Неприятные ощущения чаще связаны не с самой процедурой, а с тем, что пациент пришел уже с травмированной слизистой. Если ткани воспалены или есть выраженные натёртости, сначала нужно уменьшить травму и привести слизистую в рабочее состояние, а потом делать окончательную коррекцию.
Можно сделать всё за один прием?
Иногда да. Прямая методика действительно позволяет выполнить перебазировку быстрее, без полноценного лабораторного этапа. Но при более сложной клинической картине, умеренных или выраженных окклюзионных несоответствиях, а также когда нужна более надежная переработка базиса, предпочтительнее лабораторный путь.
Можно ли просто пользоваться клеем и не делать перебазировку?
Как временная мера клей может помогать, но рост потребности в нем считается прямым поводом проверить посадку протеза. Руководства ACP отдельно предупреждают: если для прежней фиксации нужно всё больше адгезива, пациенту нужен осмотр у стоматолога.
Всегда ли перебазировка лучше нового протеза?
Нет. Она хороша тогда, когда сохраняются приемлемые челюстные отношения, окклюзия и сами зубы протеза, а проблема в основном касается посадки базиса. Если эти условия нарушены, новый протез может быть правильнее. Небольшие современные исследования показывают, что у правильно отобранных пациентов relining может давать очень сильный результат, но именно у правильно отобранных.
Почему с этой проблемой не стоит тянуть
Чем дольше пациент ходит с плохо сидящим протезом, тем больше риск хронической травмы слизистой, неэффективного жевания, закрепления неправильной мышечной компенсации и постепенного привыкания к низкому качеству жизни. Человек начинает есть мягче, говорить осторожнее, чаще пользоваться клеем, меньше улыбаться и при этом считать, что «в моем возрасте это нормально». На самом деле это просто сигнал, что протез перестал соответствовать тканям.
Хорошая перебазировка — это не про «подлатать старое», а про восстановить стабильность, убрать боль, вернуть уверенность в разговоре и приеме пищи. А если диагностика покажет, что потенциала у текущей конструкции уже нет, вы не потеряете время: в White Art мы сразу строим следующий шаг лечения без иллюзий и без лишних компромиссов.
Вывод
Перебазировка протеза — одна из самых недооцененных процедур в съемном протезировании. Она может заметно улучшить фиксацию, комфорт, жевание и качество жизни, если выполнена вовремя и по показаниям. Но она работает только тогда, когда врач не пытается «спасти любой ценой» конструкцию, которая уже объективно исчерпала свой ресурс. Поэтому правильный вопрос звучит не «можно ли что-то подклеить?», а «что именно стало причиной плохой посадки и какой способ коррекции даст лучший результат именно сейчас».
Если протез стал натирать, смещаться, выпадать при разговоре или вы всё чаще тянетесь к фиксирующему крему, не откладывайте визит. В White Art лучше прийти раньше: иногда одной грамотной перебазировки достаточно, чтобы снова спокойно есть, говорить и улыбаться.
Литература и статьи
- Hasegawa Y. Clinical Guiding Principles for Denture Relining and Rebasing released in Japan. J Prosthodont Res. 2024;68(4):vi–viii. DOI: 10.2186/jpr.JPR_D_24_00234.
- Japan Prosthodontic Society. Clinical Guiding Principles for Denture Relining and Rebasing 2023. Быстрые рекомендации: выбор прямого/непрямого метода, жёстких/мягких материалов и показаний к relining/rebasing.
- Felton D, Cooper L, Duqum I, et al. Evidence-Based Guidelines for the Care and Maintenance of Complete Dentures. J Am Dent Assoc. 2011;142(Suppl 1):1S–20S. DOI: 10.14219/jada.archive.2011.0067. PMID: 21282672.
- Bartlett D, Carter N, de Baat C, Duyck J, Goffin G, Müller F, Kawai Y. White Paper on Optimal Care and Maintenance of Full Dentures for Oral and General Health. Global Task Force for Care of Full Dentures, 2018.
- Hasegawa Y, Minakuchi H, Nishimura M, et al. Effect of soft denture liners on complete denture treatments: A systematic review. J Prosthodont Res. 2024. PMID: 38382972.
- Alqutaibi AY, Aboalrejal AN, et al. Impact of Acrylic and Silicone-Based Soft-Liner Materials on Biting Force and Quality of Life of the Complete Denture Wearers: A Randomized Clinical Trial. 2023. PMCID: PMC10003938.
- Pisani MX, Malheiros-Segundo AL, Balbino KL, et al. Oral health related quality of life of edentulous patients after denture relining with a silicone-based soft liner. Gerodontology. 2012;29(2):e474–e480. DOI: 10.1111/j.1741-2358.2011.00503.x. PMID: 21696442.
- Krunić N, Kostić M, Petrović M, Igić M. Oral health-related quality of life of edentulous patients after complete dentures relining. Vojnosanit Pregl. 2015. PMID: 26040175.
- Khazaleh M, Dever G, Taylor J, Ramamurthy P, Sharma D. Patient Satisfaction and Oral Health-related Quality of Life (OHRQoL) of Edentulous People after Mandibular Denture Relining With a Soft-liner Material: A Pilot Study. Open Dent J. 2022;16:e187421062208050. DOI: 10.2174/18742106-v16-e2208050.
- Kranjčić J, Knezović Zlatarić D, et al. Patient's Satisfaction With Removable Dentures After Relining. Med Glas (Zenica). 2012. PMID: 22926380.
- Kranjčić J, Komar D, Knezović Zlatarić D, et al. Denture relining as an indicator of residual ridge resorption. Med Glas (Zenica). 2013;10(1):126–132. PMID: 23348174.
- Verma A, Prasad DK, et al. Assessment of occlusion changes during laboratory phase of relining: An in vitro study. J Indian Prosthodont Soc. 2024. PMCID: PMC11321486.
- Kamal MNM. Comparison between relining of ill-fitted maxillary complete denture versus CAD/CAM milling of new one regarding patient satisfaction, denture retention and adaptation. BMC Oral Health. 2024. PMCID: PMC11699795. PMID: 39755611.
- Jumbelic R, Nassif J. General considerations prior to relining of complete dentures. J Prosthet Dent. 1984;51(2):158–163. DOI: 10.1016/0022-3913(84)90252-X. PMID: 6366203.
- Christensen GJ. Relining, rebasing partial and complete dentures. J Am Dent Assoc. 1995;126(4):503–506. DOI: 10.14219/jada.archive.1995.0215. PMID: 7722112.
- NCBI MeSH. Denture Rebasing — определение термина rebasing как замены базиса без изменения окклюзионных отношений зубов.